澳大利亚自2007年起实施人乳头瘤病毒(HPV)疫苗接种计划,是全球最早将HPV疫苗引入免疫规划的几个国家之一。经十余年实践,澳大利亚在目标人群覆盖、实施策略优化和疾病控制效果方面取得显著成效,预计将成为全球首个消除宫颈癌的国家。
近期,澳大利亚新南威尔士州卫生局悉尼东南部公共卫生分局主任Vicky Sheppeard受邀参与VaxLab在线专题研讨会,详细介绍了该州HPV疫苗学校接种的实施经验,揭示了高覆盖率背后的系统支撑。本文将综合公开文献与专家讲座分享的信息,梳理澳大利亚新南威尔士州的HPV疫苗在校接种实施的经验。
学校疫苗接种项目的发展历程
澳大利亚有记录的学校疫苗接种活动始于20世纪30年代。1971年,新南威尔士州率先建立系统的学校疫苗接种服务,为高一年级女生接种风疹疫苗。在城镇地区,由专业护士组成的团队提供接种服务,在农村地区则由社区卫生工作人员实施。这一模式为此后数十年学校接种体系的扩展奠定了基础。该州陆续将麻疹-腮腺炎-风疹(MMR)联合疫苗、百白破疫苗、乙肝疫苗、水痘疫苗等纳入学校接种范围,至21世纪初已初步形成覆盖全学龄段、多病种的成熟学校接种网络。
1998年,新南威尔士州面向全体小学生开展MMR补种,覆盖率达75.4%。然而,该项目完成后,常规学校接种服务一度中断。1999年至2003年,乙肝疫苗改由全科医生体系接种,覆盖率仅18%,暴露出基层医疗模式的局限性。这一教训促使政策制定者重新将学校接种模式置于优先位置。
2003年,全国C群脑膜炎球菌疫苗接种计划的实施成为新南威尔士州学校接种体系的重要转折点。该项目依托学校面向全体中小学生开展大规模接种,累计接种82.3万剂次,中小学覆盖率均达76%,验证了学校接种模式的高效性与可及性,促使该州重新建立常规青少年疫苗接种计划。2004年,针对高中生百日咳疫情开展的全州中学生百白破疫苗接种,进一步巩固了这一模式。目前新南威尔士州青少年在校接种项目覆盖7年级的水痘疫苗接种、HPV疫苗接种以及百白破疫苗接种。
国家HPV疫苗接种策略在州内落地
2007年,澳大利亚启动全球首个国家层面由政府资助的HPV疫苗接种计划。2007年阶段性覆盖率估算结果显示,新南威尔士州几乎所有学校的HPV疫苗覆盖率均达到70%以上,与维多利亚州并列全国领先。2008年,新南威尔士州依托学校接种网络正式将四价HPV疫苗(佳达修4)引入学校接种项目,初期面向高中高年级女生开展补种。此后数年间,HPV疫苗逐步纳入七年级常规免疫项目:2013年,接种范围扩展至男生,先为高年级男生补种,随后将七年级男生纳入常规接种,与女生同步实施,彼时采用3剂次接种程序。2017年,接种程序简化为两剂次。2018年,引入九价HPV疫苗(佳达修9),同样采用2剂次方案。2023年,进一步调整为1剂次接种程序。
新南威尔士州是澳大利亚人口最多的州,全州划分15个地方卫生区,共约550所中学,每年七年级新生规模约9.5万人,该州采用“州中央卫生厅统筹-地方卫生区实施”的两级治理架构,形成决策、执行、反馈相互衔接的闭环管理体系。
(一)经费保障与可及性
HPV疫苗接种项目经费由联邦与州政府分责保障:疫苗由联邦政府统一采购,实施经费则由州政府承担。学生在校接种疫苗无需支付任何费用,所有纳入国家免疫规划的青少年疫苗均免费提供。若家长选择带孩子前往基层医疗机构或药店接种,疫苗本身仍为免费,但可能需要支付相应的服务费用。数据显示,超过90%的学生通过在校接种完成免疫,印证了学校接种模式在消除经济障碍、提升疫苗可及性方面的显著优势。
(二)治理架构:决策与执行的分工协同
决策层面,州卫生厅健康保护局作为顶层设计机构,统筹项目的战略规划与全程监管。该机构负责提供澳大利亚政府推荐并资助的所有青少年疫苗,同时与州教育部、天主教教育委员会和独立学校协会三大教育管理机构建立战略协作,为项目争取教育系统的政策支持。州卫生厅通过制定年度项目实施规程,确保全州操作标准统一;通过建立家长知情同意机制并制作多语种科普信息,保障信息传达的准确性与可及性。在资源配置上,依据各地方卫生区学生数量核定并分配项目经费,保障公平合理。此外,州卫生厅全程监测接种覆盖率并上报数据,为策略的动态优化提供依据。
执行层面,15个地方卫生区作为具体实施主体,全面负责辖区内学校的接种组织工作。各地方卫生区与所在地中学逐一对接,结合各校实际情况制定入校接种日程;雇佣并排班调配持证注册护士,这些护士经专项培训无需医生处方即可自主开展疫苗接种工作。地方卫生区还承担疫苗及接种耗材的订购储存,安排接种车辆,并在接种门诊全程维持冷链,依照澳大利亚国家规范对疫苗储存温度进行持续数据记录与实时监测。接种完成后,将数据及时上报至澳大利亚免疫登记系统;对于接种当日缺席的学生,安排补种服务;若学生因故无法参与在校接种,则协助其对接基层医疗机构作为替代接种渠道。
(三)全流程服务与质量管理
接种现场管理遵循安全与人性化原则。场地划分为候诊区、接种区和留观区,各区之间严格隔离。接种区内设多个护士工位,每个工位配备一名护士和一把学生座椅,工位之间保持距离以确保一对一私密沟通,以缓解学生可能产生的接种焦虑。学生接种后需留观15分钟,以便护士及时处理可能出现的不良反应,确保接种安全。
家长知情同意是项目开展的前提,知情同意机制兼顾便捷性与可及性。2023年起,新南威尔士州启用线上知情同意平台,该平台与政府线上服务门户关联,家长使用ServiceNSW账户登录后,需填写子女个人信息并提供本人及子女的医保卡号即可完成在线同意程序。平台信息已翻译成多种当地主流的社区语言,包括中文家长须知、七年级家长须知等材料,以覆盖多元文化背景的家庭。纸质同意书仍予以保留,目前约20%家庭选择此方式。两种方式各有优劣:纸质同意书在家校间传递时易遗失;线上同意虽便于数据上报,但家长可能忽略提醒邮件,因此护士常在接种当日电话提醒家长完成操作。线上同意的优势在于同意记录直接录入系统,护士端可实时查看家长已同意的学生名单、同意接种的疫苗种类及当前同意状态;护士完成接种并记录后,学生状态即更新为“已接种”,相关记录直接同步至澳大利亚免疫登记系统,形成从同意到接种的数据闭环。
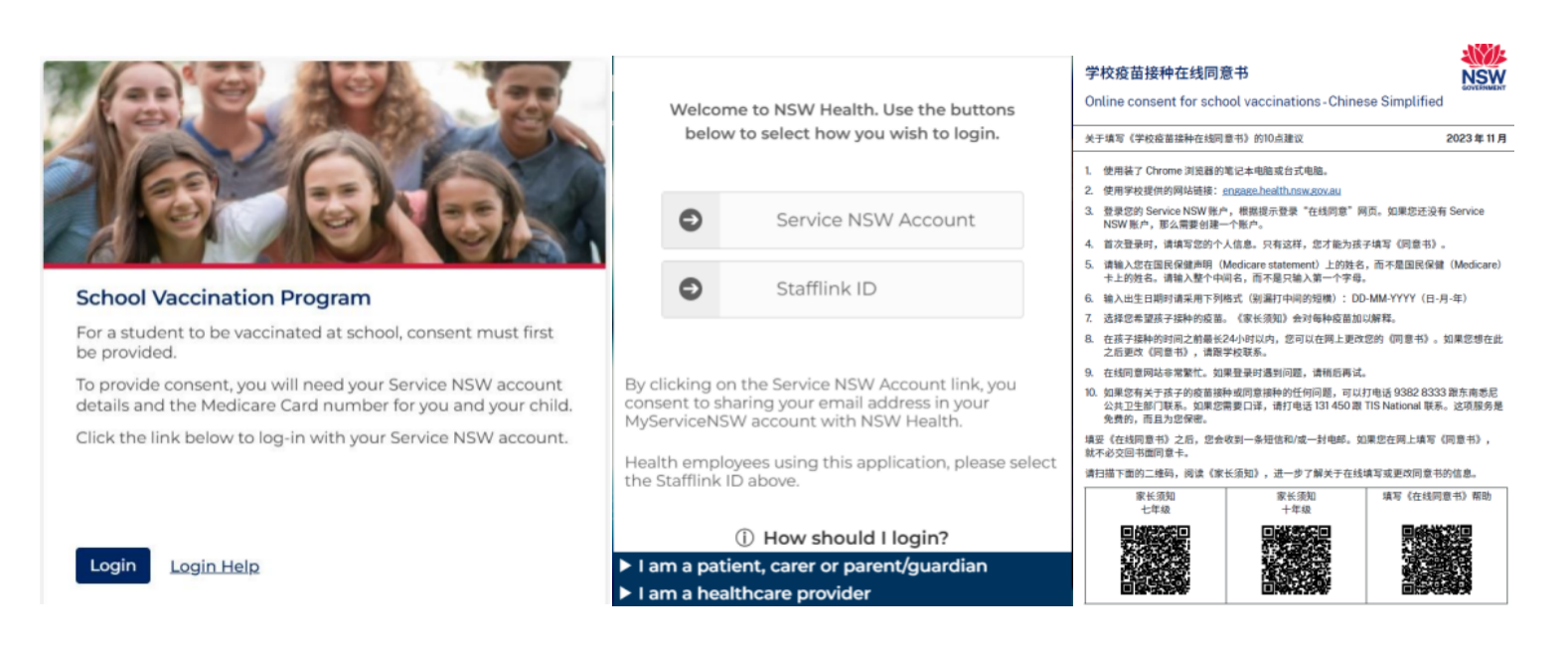
此外,项目将补种作为关键环节,每次入校接种时都会为错过接种且已获家长同意的学生提供补种机会。学生七年级首次接种后,在后续年份(如十年级接种脑膜炎球菌疫苗时,或为新一届七年级学生接种时)仍可安排补种,免费补种服务开放至学生20岁生日。若学生因各种原因未完成在校接种,家长可带其前往当地诊所或药店完成接种。
新南威尔士州卫生局也编制了项目资料包(包括家长信息包、信函模板及沟通通稿),供青少年健康服务机构(AHS)使用。这些资源旨在协助青少年健康服务机构就“青少年疫苗接种计划”与学校进行沟通。 每种疫苗均配有专用的家长信息包,内含:关于疫苗/疾病的问答;附有接种记录的知情同意书;隐私说明单;以及新南威尔士州所有公共卫生单位的联系方式。 接种前会向学生分发“学生须知卡”,说明学生在接种过程中应了解的情况。此外,新南威尔士州卫生部网站的“青少年疫苗接种计划”页面为家长和学生提供相关信息。
数据反馈系统支撑全程监测与评估。所有接种信息依法上报至澳大利亚免疫登记系统,形成覆盖全民终身的免疫信息数据库。该系统主要发挥两重功能:一是支持个人查询接种记录,任何人均可通过手机便捷调取自己的疫苗接种史,医护人员也可快速获取患者免疫信息以指导临床决策;二是用于计算人群的疫苗接种覆盖率,澳大利亚实行全民医保制度,故系统以所有持有澳大利亚医保卡的人群为基数,精准掌握目标人群数量,进而对比不同年龄段人群的疫苗接种记录数,为公共卫生监测提供数据基础。
实施成效、经验启示与新的挑战
2011-2024年监测数据显示,新南威尔士州在校接种项目各类疫苗的接种率长期稳定在80%左右。ACWY群脑膜炎球菌疫苗初期接种率略低,但目前已与HPV疫苗、百白破疫苗的接种率基本持平。2013年将男生纳入HPV疫苗接种后,男生和女生接种率基本持平,性别差异不明显。
在长期高覆盖率的背景下,项目始终保持公平性。定量研究显示,接种率不受家庭社会经济地位、家庭语言背景(英语与非英语)以及学校办学体系(公立、宗教背景、私立)的影响。这一结果得益于免费接种政策、多语种材料覆盖及学校层面的统一组织,确保了不同背景学生享有均等的接种机会。
研究还揭示了影响接种率的多重因素。学校层面,单一性别学校学生接种率往往高于混合性别学校;学生出勤率是影响接种的基础性因素。人际关系层面,学生和家长对护士的信任度、学校教师对护士的信任,以及学校与公共卫生单位的良好合作关系是提升接种率的核心驱动因素。家长层面的研究为理解这一信任机制提供了更深层见解。一项针对家长的定性研究显示,家长对HPV疫苗的接受高度依赖于“纳入国家免疫规划”这一制度信号,而非对疫苗具体信息的详细了解。
家长普遍信任临床医生、研究人员和政府对疫苗安全性的把关。家长对学校接种模式的青睐还源于其便利性—无需额外预约、不占用工作时间、避免误工损失,以及接种日获得的同伴支持效应。值得注意的是,家长对HPV疫苗的认知主要局限于宫颈癌预防,对男性接种益处了解有限。所有受访家长均支持在学校开展HPV及疫苗接种教育,认为此举有助于提升青少年健康素养、促进知情决策。
近年来,尤其是新冠疫情后,项目的实施也面临新的挑战。2020年以来,所有疫苗接种率均出现下降趋势。2023年,15岁青少年HPV疫苗接种覆盖率为女生87.6%、男生84.3%;2024年进一步下降至85.1%、81.0%,尚未达到澳大利亚90%的覆盖率目标值。值得注意的是,这些青少年在七年级时正值疫情封锁期间,其接种覆盖率本就低于年龄稍大的群体,反映出疫情对常规免疫服务的持续影响。
后疫情时代愈发突出的学生接种焦虑、公众普遍的疫苗犹豫情绪,以及部分人群将HPV疫苗与性行为不当关联的认知误区(在少数宗教背景学校造成影响),构成了项目推进的主要障碍。从澳大利亚其他州的实施经验来看,学校接种项目在操作层面普遍面临同意书返回和补种环节的共性问题,包括表格填写错误、非监护人签署、同意书过期、接种日电话征求同意拖慢流程,以及项目资源限制导致无法返校补种、青少年本人拒绝接种、社区补种衔接不畅、接种记录不完整等。这些发现为新南威尔士州进一步完善操作流程提供了参照。
综上所述,新南威尔士州HPV疫苗在校接种项目的成功实践表明,成熟的学校接种体系、稳固的跨部门协作关系、经验丰富的专业护士队伍,以及便捷免费的接种服务,共同构成了高覆盖率的核心支撑。这一体系深植于数十年来持续运行的学校免疫接种网络,其韧性在疫情冲击等挑战中得到了充分验证。澳大利亚的经验证明,依托现有学校健康服务体系引入新疫苗,辅以循证优化的动态调整机制,是实现青少年疫苗高覆盖率的有效路径。这对于正在探索建立在校免疫接种服务模式的我国而言,具有重要的参考价值。
编译撰稿:李周蓉
审核校对:潘张旸 张馨予
排版编辑:李睿彤
参考文献:
[1]Ward KF, Menzies RI, Quinn HE, Campbell-Lloyd S. (2010) School-based vaccination in NSW. NSW Public Health Bulletin 21, 237–242. https://doi.org/10.1071/NB10046
[2]Vujovich-Dunn, C., Wand, H., Brotherton, J.M.L. et al. Measuring school level attributable risk to support school-based HPV vaccination programs. BMC Public Health 22, 822 (2022). https://doi.org/10.1186/s12889-022-13088-x
[3]Brotherton, J., Deeks, S., Campbell-Lloyd, S., et al. (2008). Interim estimates of human papillomavirus vaccination coverage in the school-based program in Australia. Communicable Diseases Intelligence Quarterly Report, 32(4), 457–461. https://search.informit.org/doi/10.3316/informit.504643428389985
[4]Complex intervention to promote human papillomavirus (HPV) vaccine uptake in school settings: A cluster-randomized trial https://doi.org/10.1016/j.ypmed.2023.107542
[5]School-based HPV vaccination positively impacts parents’ attitudes toward adolescent vaccination https://doi.org/10.1016/j.vaccine.2021.05.051
[6]Challenges, lessons learned and results following the implementation of a human papilloma virus school vaccination program in South Australia https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1753-6405.2009.00409.x.





