澳大利亚于 2007 年率先在全国实施人乳头瘤病毒(HPV)疫苗接种项目,被公认为全球 HPV 疫苗接种项目实施的典范。历经十余年实践,澳大利亚已取得显著防控成效,预计将成为全球首个消除宫颈癌的国家 [1]。本文系统梳理了澳大利亚HPV疫苗接种项目实施经验,为其他国家和地区提供参考。
政策背景与发展历程
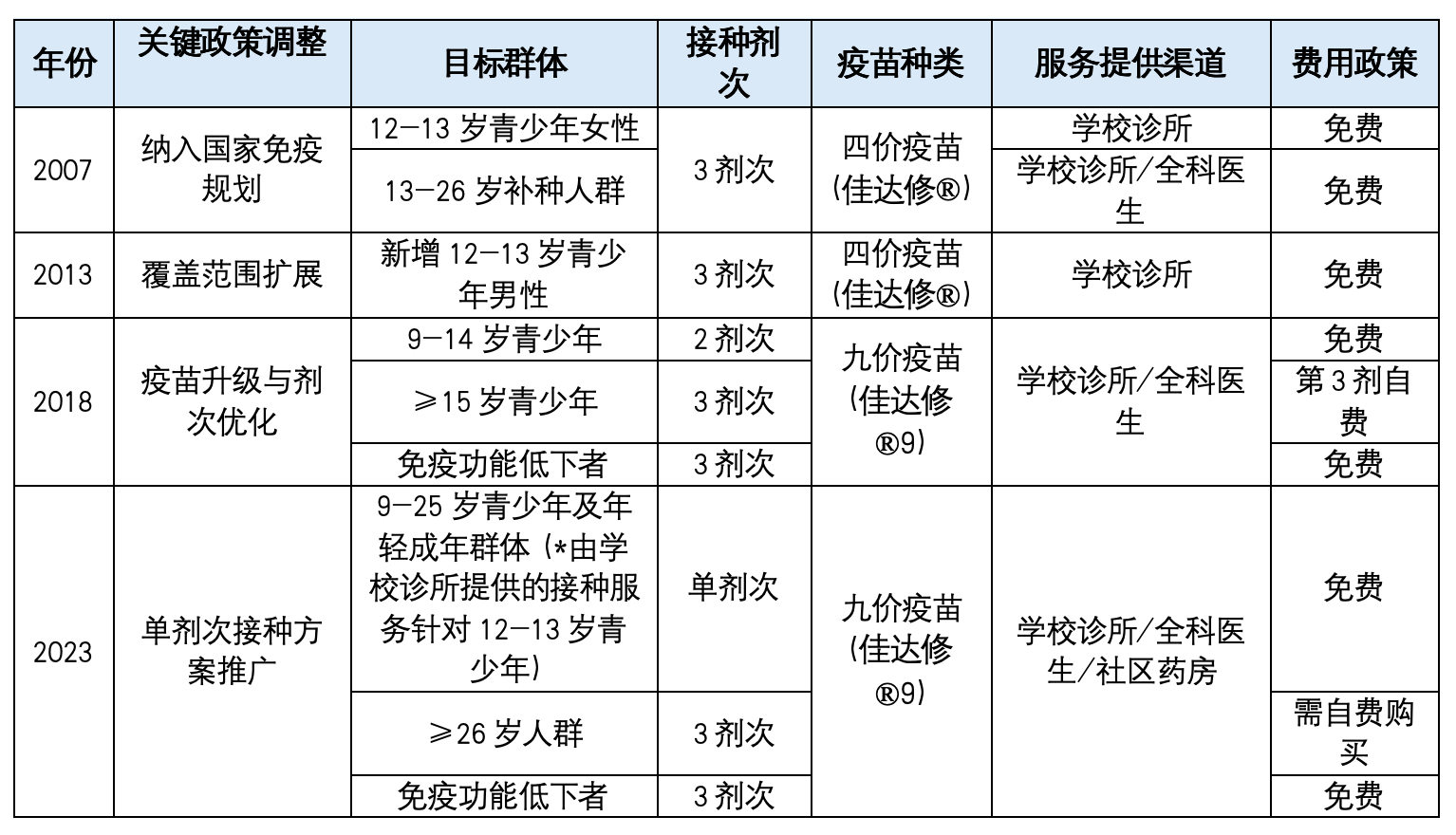
2006 年,澳大利亚医疗用品管理局(TGA)批准四价 HPV 疫苗(Gardasil®)应用于 9–26 岁青少年和年轻成年女性。2007 年,澳大利亚成为首个在国家层面推出全面的、由政府资助的HPV疫苗接种计划的国家,为 12–13 岁青少年女性实施免费三剂次接种。随着科学证据的不断积累,澳大利亚不断优化接种方案 ,发展历程具体如下:
- 2007年:澳大利亚政府通过学校为12–13岁青少年女性提供免费四价疫苗(三剂次方案,接种间隔0、2、6月)。同期,澳大利亚启动了两项补种计划,其一是针对13-17岁的在校女生,另一项是在2007年7月–2009年12月,通过全科医生,为18-26岁为成年女性实施接种 [2] 。各州根据情况,在具体实施中采取了不同年级在校女生分阶段推进的办法 [3]。例如,在澳大利亚人口第二多的维多利亚州,中学 HPV 疫苗接种计划于 2007 年 4 月 16 日开始实施。2007年为7年级(12-13岁)、10-12年级(15-18岁)的女生提供免费疫苗接种,2008年为其余两批补种女生(2007年分别为13-14岁和14-15岁)提供免费疫苗接种 [2] 。
- 2013年:HPV疫苗接种覆盖对象扩展至12–13岁青少年男性,澳大利亚成为全球首批实施性别中立HPV疫苗接种策略的国家 [4] 。
- 2018年:九价HPV疫苗(Gardasil®9)取代原有四价疫苗,12-13岁青少年(女性+男性)接种程序减少为两剂次(15岁以下人群第二剂次接种间隔为6-12个月);同时,为 19 岁及以下人群提供两剂次免费补种;15岁及以上人群及所有免疫功能低下者(immunocompromised individuals)维持三剂次接种程序 [5]。
- 2023年:国家免疫规划常规方案调整为12–13岁青少年单剂次接种九价HPV疫苗;同时,补种项目覆盖年龄上限由19岁扩展至25岁。免疫功能低下者仍按三剂次执行 [6] 。
表1 澳大利亚的HPV接种策略时间线
疫苗接种效果与影响
接种覆盖率全球领先。澳大利亚国家免疫研究和监测中心(NCIRS)数据显示,截至2020年,15岁前完成全程两剂HPV疫苗接种的青少年中,女性占比80.5%、男性达76.5%,覆盖率显著高于实施同类项目的大多数国家。随着2023年单剂次方案推行,全程接种率持续提升:2023年15岁前至少接种一剂的青少年中,女性占比84.2%,男性达81.8% [7] 。
疾病负担有效控制。多项研究证实澳大利亚HPV疫苗接种项目已产生显著疾病防控效果。疫苗实施9年后,18–35岁青少年和成年女性中四价疫苗针对型别综合流行率降幅达92% [8] 。2011年,即HPV疫苗纳入免疫规划5年后,21 岁以下女性被诊断患有生殖器疣的比例大幅下降,从 2007 年的 11.5% 降至 2011 年的 0.85% [9] ;在维多利亚州,HPV疫苗接种计划实施5年后,20–23岁女性高级别宫颈上皮内瘤变(CIN2+)发病率降低48% [10] 。报告预计,澳大利亚宫颈癌发病率有望在2035年将降至<4/10万,达到WHO设定的”宫颈癌消除”的目标 [11]。
这些成果凸显了HPV疫苗免疫接种项目的公共卫生价值及群体免疫效应。
成功因素分析
持续且充足的经费保障。澳大利亚联邦政府为HPV疫苗项目提供了稳定的政策和资金支持。2023年,澳大利亚政府宣布在未来4年投入4820万澳元,用于改善宫颈癌筛查可及性以及随访服务,并加强对人群免疫接种的数据获取[12]。充足的经费支持有效消除了项目推进的经济障碍,促进了疫苗的广泛接种。
循证驱动的政策调整。澳大利亚政府根据最新科研证据不断调整疫苗接种策略。政府重视并采纳专业咨询机构(如澳大利亚免疫技术咨询小组ATAGI和药物福利咨询委员会PBAC)提供的科学建议,同时对接世界卫生组织免疫战略咨询专家组(SAGE)的意见。政府定期评估本土实践及全球研究发现(如单剂次接种方案有效性的证据),及时纳入最新研究成果。这种以证据为基础的决策机制保证了澳大利亚疫苗接种政策的科学性[5]。
多层次的服务体系。为了实现全面覆盖,澳大利亚建立了多层次的服务体系。学校接种项目是主要途径,覆盖大多数青少年;未能在学校接种的青少年可通过全科医生诊所、药房获得服务;原住民卫生服务项目则为土著人群提供文化适配的服务,包括制定文化敏感的宣传材料、通过土著社区领袖推广接种项目、并在偏远地区提供流动接种服务等。多层次服务体系通过不同渠道保障疫苗可及性,体现了澳大利亚HPV疫苗项目的灵活性和包容性[5,11]。
在校接种确保优先目标人群的覆盖。澳大利亚为青少年提供自愿校内疫苗接种的传统始于1970年代,将疫苗接种纳入学校卫生常规服务项目,由专业护士实施接种并要求家长签署知情同意书。HPV疫苗在校接种计划得到了家长和社区的大力支持,因接种方便、家庭无需支付费用,节约家长的精力和时间;接种当天,青少年同伴之间也会形成相互支持 [13]。社会各层面也为学校疫苗接种提供支持,如澳大利亚大学为中学老师开设了专门课程,用于提升他们对HPV疫苗的知识掌握和认知,助力推动HPV的免疫接种 [14]。
有效的公众教育和沟通。针对疫苗犹豫和安全性担忧,澳大利亚采取了科学透明的沟通策略,具体包括:政府在官方网站上发布HPV疫苗接种建议更新、提供公开可获取的HPV疫苗问答资料等[15, 16],向家长和青少年提供基于科学研究证据的信息材料,强调HPV疫苗在消除宫颈癌中的关键作用。卫生部门同时也面向医务人员提供专业的HPV疫苗免疫手册,详细说明国家免疫接种计划的政策、不同风险人群的接种推荐和循证依据 [6, 17]。卫生部门开放媒体沟通渠道,及时回应媒体关于疫苗安全的查询,保持信息沟通的透明。此外,非政府组织、行业协会等也积极参与到HPV疫苗接种的科普与公众沟通中 [18]。
完善的监测与评估体系。由于澳大利亚儿童疫苗登记系统无法涵盖青少年疫苗,为推动HPV疫苗接种项目的有效实施,澳大利亚通过立法,设立了国家HPV疫苗接种计划登记系统(National Human Papillomavirus Vaccination Program Register,NHVPR)来协助监测疫苗接种覆盖率。各州有不同程度的免疫安全监测,同时完善的数据系统联通,为制定风险管理策略,有效、快速处理不良事件,保持公众和医务人员对疫苗的信心[19]。澳洲也通过整合宫颈癌筛查系统数据和HPV流行病学调查数据,评估疫苗接种的实施情况和效果,为政策调整提供科学依据。
对其他国家的启示
澳大利亚的成功经验为其他国家和地区提供了宝贵借鉴。首先,政府稳定的政策和持续的资金支持至关重要;其次,多层次服务体系可确保全面覆盖,基于学校的接种模式是提高覆盖率的有效途径;此外,循证沟通策略可以有效应对疫苗犹豫;完善的监测与评估体系能够推动项目的持续改进。
澳大利亚HPV疫苗接种项目的成功实施及其显著成效,充分展示了系统性公共卫生干预措施的力量。澳大利亚模式已为其在未来十年内即将成为全球首个消除宫颈癌的国家奠定基础。这一完整实施框架为各国减轻HPV相关疾病负担提供了切实可行的科学路径。
撰稿整理:刘舒丹
审核校对:潘张旸
翻译:朱姿颐
编辑排版:李睿彤
Reference
[1] Hall M.T., Simms K.T., Lew J.B., et al. The projected timeframe until cervical cancer elimination in australia: A modelling study. Lancet Public Health. 2019, 4(1): e19-e27.
[2] Brotherton J.M., Fridman M., May C.L., et al. Early effect of the hpv vaccination programme on cervical abnormalities in victoria, australia: An ecological study. Lancet. 2011, 377(9783): 2085-2092.
[3] Australian Government Department of Health and Ageing. (n.d.). Department of Health and Aged Care | Interim estimates of human papillomavirus vaccination coverage in the school-based program in Australia. https://www1.health.gov.au/internet/main/publishing.nsf/Content/cda-cdi3204i.htm
[4] Smith M.A., Canfell K. Incremental benefits of male hpv vaccination: Accounting for inequality in population uptake. PLoS One. 2014, 9(8): e101048.
[5] Australian Centre for the Prevention of Cervical Cancer, Development of a national cervical cancer elimination strategy technical paper. 2022.
[6] Australian Technical Advisory Group on Immunisation (ATAGI), Australian immunisation handbook, C.A.G.D.o. Health, Editor. 2023.
[7] Hull B., Hendry A., Macartney K., et al., Annual immunisation coverage report 2023, in Sydney: National Centre For Immunisation Research and Surveillance. 2024.
[8] Machalek D.A., Garland S.M., Brotherton J.M.L., et al. Very low prevalence of vaccine human papillomavirus types among 18- to 35-year old australian women 9 years following implementation of vaccination. J Infect Dis. 2018, 217(10): 1590-1600.
[9] Ali H., Donovan B., Wand H., et al. Genital warts in young australians five years into national human papillomavirus vaccination programme: National surveillance data. Bmj. 2013, 346: f2032.
[10] Garland S.M., Kjaer S.K., Muñoz N., et al. Impact and effectiveness of the quadrivalent human papillomavirus vaccine: A systematic review of 10 years of real-world experience. Clin Infect Dis. 2016, 63(4): 519-527.
[11] Australian Centre for the Prevention of Cervical Cancer. (2023). NATIONAL STRATEGY FOR THE ELIMINATION OF CERVICAL CANCER IN AUSTRALIA. https://www.health.gov.au/sites/default/files/2023-11/national-strategy-for-the-elimination-of-cervical-cancer-in-australia.pdf
[12] Australian Government Department of Health, Disability and Ageing. (2023, November 17). Making history by eliminating cervical cancer in Australia and our region. https://www.health.gov.au/ministers/the-hon-ged-kearney-mp/media/making-history-by-eliminating-cervical-cancer-in-australia-and-our-region
[13]Davies, C., Stoney, T., Hutton, H., Parrella, A., Kang, M., Macartney, K., Leask, J., McCaffery, K., Zimet, G., Brotherton, J. M., Marshall, H. S., & Skinner, S. R. (2021). School-based HPV vaccination positively impacts parents’ attitudes toward adolescent vaccination. Vaccine, 39(30), 4190–4198. https://doi.org/10.1016/j.vaccine.2021.05.051
[14] Co-designing HPV vaccination professional development for teachers and school staff: A Collaborative Approach with Key Stakeholders in Health and Education. (2025, July 1). The University of Sydney. https://www.sydney.edu.au/infectious-diseases-institute/news-and-events/news/2025/07/01/co-designing-hpv-vaccination-professional-development-for-teachers.html
[15] NCIRS. (2018b). Human papillomavirus (HPV) vaccines for Australians | NCIRS Fact sheet: April 2018. In NCIRS Fact Sheet. https://www.ncirs.org.au/sites/default/files/2018-12/HPV%20Factsheet_2018%20Aug%20Update_final%20for%20web.pdf
[16] NCIRS. (2018a). HPV vaccine – FAQ. In NCIRS Fact Sheet. https://www.ncirs.org.au/sites/default/files/2018-12/HPV%20Frequently%20Asked%20Questions_2018%20Update_Final%20for%20web.pdf
[17] Leask J., Kinnersley P., Jackson C., et al. Communicating with parents about vaccination: A framework for health professionals. BMC Pediatr. 2012, 12: 154.
[18] Support, G. C. (2025, July 23). School education. ACCF. https://accf.org.au/school-education/
[19] Garland, S. M. (2014). The Australian experience with the human papillomavirus vaccine. Clinical Therapeutics, 36(1), 17–23. https://doi.org/10.1016/j.clinthera.2013.12.005





