1.我国0-6岁儿童非免疫规划疫苗接种水平偏低,与免疫规划疫苗差距明显
在中国的免疫规划体系中,针对儿童的疫苗推广和接种在过去几十年取得了显著成绩,有效降低了传染病的传播和相关疾病负担,特别是因传染病导致的儿童死亡率。2020年、2021年适龄儿童免疫规划疫苗总报告接种率达到99.20%和99.27%[1]。然而,我国0-6岁儿童非免疫规划疫苗接种水平偏低,与免疫规划疫苗相比存在明显差距。
非免疫规划疫苗是指在我国没有纳入免疫规划的其他疫苗,公民可以自费、自愿接种。根据国家卫生健康委员会发布的《预防接种工作规范(2016年版)》,中国报告的非免疫规划疫苗共37种,主要分为两大类:可替代免疫规划疫苗的疫苗(替代类非免疫规划疫苗)和没有纳入免疫规划的疫苗(普通非免疫规划疫苗)[2]。相较于接种率高、覆盖面广的免疫规划疫苗,非免疫规划疫苗面临着接种率低、知晓率低、社会不同经济地位群体间及不同地区间差异性大等问题[2]。据估算,2017年我国5岁以下儿童b型流感嗜血杆菌疫苗接种率只有33.4%,肺炎球菌疫苗接种率更低,仅为1.3%[3]。另一项调查显示,2014年我国6个省份的轮状病毒疫苗3剂次接种率为3.5%[4]。
非免疫规划疫苗的接种率呈现地区及人群差异。东部沿海地区接种率最高,中部地区次之,西部地区最低。流动及留守儿童非免疫规划疫苗的接种情况也不容乐观[5]。笔者前期研究发现,城市本地儿童5种非免疫规划疫苗包括b型流感嗜血杆菌、水痘、手足口病、轮状病毒及13价肺炎疫苗,接种率明显高于城市流动儿童、农村非留守儿童以及农村留守儿童。其中农村留守儿童5种非免疫规划疫苗接种率最低,依次为62.94%、55.86%、41.69%、16.89%和8.17%。
多维度原因导致我国非免疫规划疫苗接种水平低。从供方来看,包括疫苗属性和服务能力、疫苗价格、免疫服务可及性和便利性等因素;从需方来看,包括疫苗认知、家庭收入及教育水平等因素[2]。值得注意的是,“疫苗犹豫”是造成我国非免疫规划疫苗接种水平偏低的一个长期被忽视的重要因素,2019年疫苗犹豫现象被WHO列为全球十大健康威胁之一[6]。疫苗犹豫是一种抵触或反对接种疫苗的意愿和行为的倾向。部分发达国家已经对疫苗犹豫现象及其影响因素进行了评估分析。研究发现,疫苗犹豫现象至少影响了1/4 ~1/3的美国儿童接种疫苗;澳大利亚34%的家庭存在疫苗犹豫,而国内对该现象的研究还不够充分[7]。
后新冠大流行时代,人们对非免疫规划疫苗的认识逐渐提高,对疫苗的关注度空前高涨,这为打消疫苗犹豫、筑牢群体免疫屏障提供了宝贵的契机。本文将从家庭、社区及社会三个层面来探讨影响非免疫规划疫苗犹豫的原因,为降低疫苗犹豫、提升接种水平提供建议。
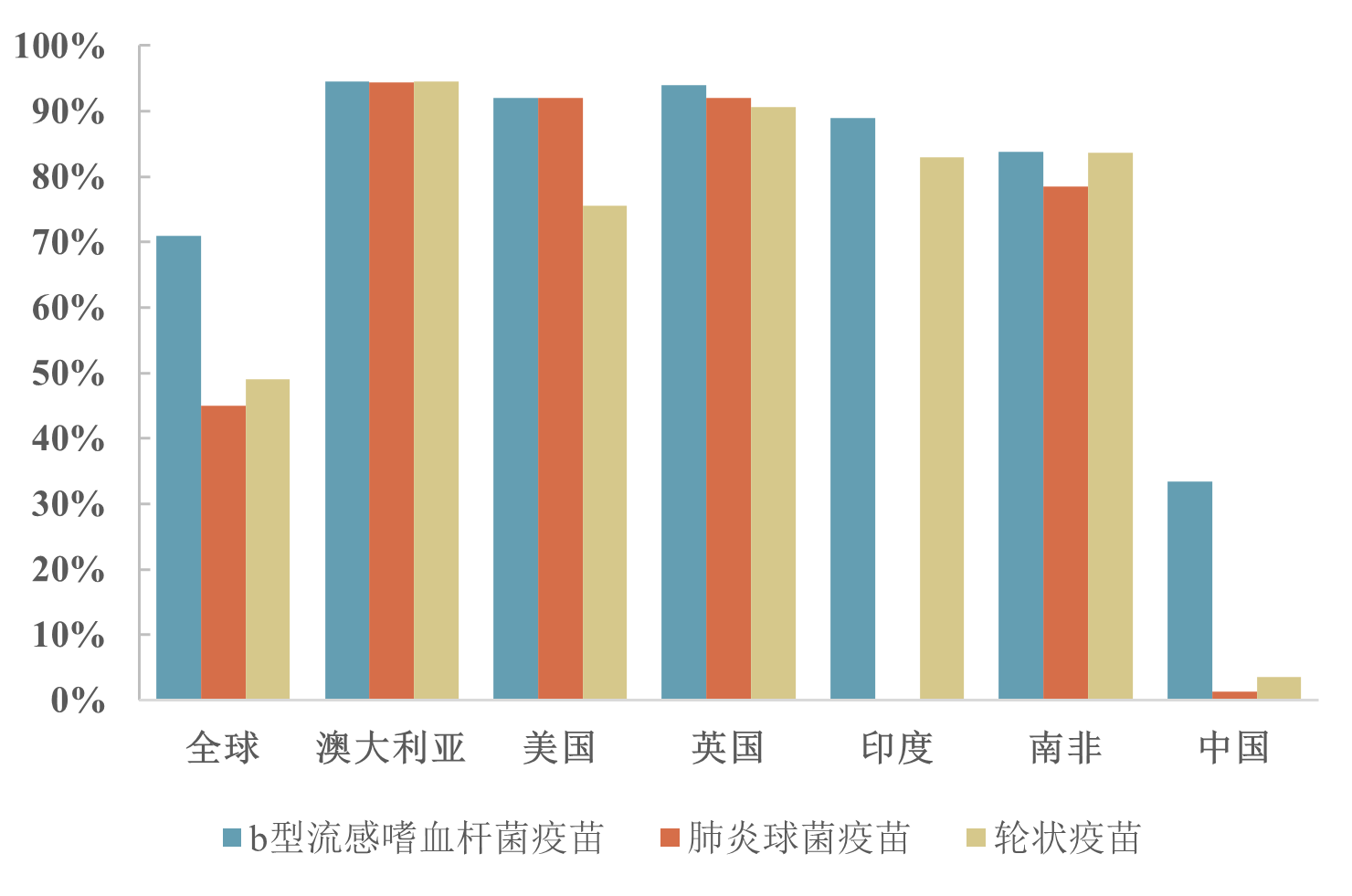
来源WHO Immunization Data portal
图1. 2017年我国几种重点非免疫规划疫苗接种率及与其他国家比较
2. 影响非免疫规划疫苗接种的家庭、社区、社会因素
2.1 家庭层面
家长或监护人对非免疫规划疫苗的了解会直接影响疫苗接种意愿和接种行为。越来越多的家长或者监护人通过疫苗宣传手册、媒体以及疫苗接种人员、亲友、学校和其他渠道获取非免疫规划疫苗的信息,但因非免疫规划疫苗品类繁多,仍有较高比例的家长对许多非免疫规划疫苗的存在并不知晓。一项针对新型手足口疫苗的研究发现,在被访的868名广州幼儿园家长中,只有32.49%的家长听说过肠道病毒71型灭活疫苗(EV71疫苗)。接受过疫苗信息的家长相对于没有接受过疫苗信息的家长,愿意接种疫苗的可能性增加了48%[8]。
即便家长知晓疫苗的存在,家长掌握的疫苗和相关疾病的知识也与疫苗接种意愿高度相关。根据湖南省5个地区6月龄-5岁儿童家长的调查发现,知晓流感知识的家长为孩子接种疫苗的比例是不知晓流感知识家长的1.35倍[9]。当儿童家长对疫苗的认知水平较低时,其子女接受非免疫规划疫苗的接种率也比较低。而对疫苗的认知往往与诸多社会经济因素相关。家长或儿童监护人的受教育程度越高,他们对非免疫规划疫苗的认知程度越高,更容易对疫苗接种持有更为积极的态度[10]。但也有研究显示,较高的教育水平虽会提升疫苗认知,但同时也可能增强疫苗犹豫,尤其是在面对疫苗公共危机事件的时候[15]。这可能是因为教育水平高的家长不仅能掌握更多的疫苗知识,而且也更容易获取疫苗的负面信息,产生对疫苗的不信任。另外,对健康问题重视的家长,例如做过体检的父母,也容易给孩子接种非免疫规划疫苗[11]。最后,家长往往会对新上市疫苗(一般为非免疫规划疫苗)或者较少被医生、媒体推荐的非免疫规划疫苗有更强的疫苗犹豫[12]。这主要是因为家长对这些疫苗及其疾病认识比较有限。不论是疫苗接种人员还是家长都需要时间来了解新疫苗的效果,建立对非免疫规划疫苗的信心。
与其他国家类似,影响非免疫规划疫苗犹豫的一个重要因素是对疫苗安全性和有效性的顾虑。当家长或主要监护人对疫苗的安全性和有效性产生疑问和不信任的时候,往往就会出现疫苗犹豫或者抵触情绪,进而延迟或不接种疫苗。在一项定性研究中,被访家长提及最多的关键词是“副作用”“不良反应”和“安全性”。有家长表示:“如果疫苗存在副作用的话,则是弊大于利”。另外,家长会认为有些疫苗的有效性不高。例如,被访家长提及接种流感疫苗的“意义不大”,因为流感疫苗“无法应对大部分变种”[13]。
疫苗价格也是加重疫苗犹豫的一个重要原因。家长往往会率先衡量接种疫苗的必要性。如若对孩子十分必要,价格因素可以不考虑,但若家长认定疫苗并不十分必要,疫苗价格会影响家长的最终决策[13]。家长对于疫苗必要性的判断与其对疾病严重性的认知有关。根据一项针对上海家长疫苗决定的研究,疾病可能持续的时长、疾病是否会致残或产生长久的健康影响是家长做出疾病严重性和疫苗必要性判断的依据[14]。最后,许多家长表达出对于同时接种多种疫苗(非联合疫苗)的矛盾心理。一方面,单次接种多种不同的疫苗能增加接种效率,减轻家长的陪伴照料负担[15]。另一方面,家长会担忧同时接种的安全性[15]以及短时间多次注射给孩子带来的痛苦体验[14]。目前社区疫苗接种人员推荐将单次疫苗接种的种类进行限制,时间上进行间隔,这可能也会间接的影响疫苗犹豫和疫苗接种的时效性。
2.2 社区层面
家长接触的基层社区医务工作者是非免疫规划疫苗接种信息的主要传播者,在降低疫苗犹豫中扮演着重要角色。调查显示,当家长愿意听从医护人员的介绍,就能够对非免疫规划疫苗产生浓厚兴趣;对非免疫规划疫苗的关注程度越高,就越有意愿去接种疫苗[16]。值得注意的是,家长更愿意听从责任心强、操作熟练、知识掌握全面的医务工作者的推荐。因此医务工作者的知识储备程度,对于疫苗接种等专业知识的了解程度以及接种服务质量能够影响疫苗犹豫[17, 18]。但目前社区医护人员的推荐方式和推荐力度似乎存在一定的问题。一项于2019年进行,在深圳、安徽、和陕西三地对疫苗接种人员展开的研究发现,中国的疫苗服务人员更喜欢采取单向的、通知式的方式与儿童家长沟通。这种沟通方式最大的问题在于,疫苗工作人员会尽量减弱自己在疫苗决策中的分量,避免与家长产生误会、麻烦、甚至是冲突[19]。在被访的555位接种人员中,有约超过半数的接种人员总是或者经常推荐非免疫规划疫苗给家长,而剩下的近半数医护人员偶尔或从不推荐非免疫规划疫苗。这种低频率的推荐主要源于医护人员对潜在医患纠纷的担忧、较大的工作量、缺失的奖励机制、以及以免疫规划疫苗为工作重心的安排[19]。
基层社区医务工作者与家长的联系密切程度,以及社区中不同社会群体的管理,也是影响疫苗犹豫的重要因素。基层医务工作者需要了解家长的需求和诉求,积极与家长沟通交流,建立起密切的联系和信任关系,提高家长的接种意愿和参与度。相比城市,农村地区基层医务工作者与居民的联系更为紧密,农村居民更加信任医务工作者对于非免疫规划疫苗的推广[20]。除此之外,城市本地儿童非免疫规划疫苗接种率高于流动儿童,原因之一就是流动儿童家长往往对基层社区服务不熟悉或与基层社区医务工作者没有直接接触,从而对非免疫规划疫苗认知有限[21]。
接种服务的可及性与便利性是影响家长接种意愿的重要因素之一。居住地到接种点距离和交通方便程度、地区疫苗接种单位的数量及分布等都是需要考虑的因素。此外,接种等待时间、接种服务点的拥挤程度和接种服务时间的方便程度也会影响接种意愿[22]。对于城市社区,接种点的接种服务时间灵活性和拥挤程度是影响疫苗犹豫的重要因素,接种点服务时间越灵活、接种时间越短,越有利于提高接种意愿。对于处于农村和偏远地区,有无至接种点便利的交通方式可能是影响疫苗接种最重要的因素之一。接种时间越短,越有利于提高接种意愿。农村地区非留守儿童、留守儿童常常因为交通不便利、家中老人接种疫苗观念不强而影响疫苗接种[2]。
2.3 社会层面
非免疫规划疫苗的费用优惠政策能够显著提高家长接种意愿。研究表明,在医疗保健费用由消费者承担的国家,疫苗接种的费用降低也可能增加接种意愿[22]。我国市场上非免疫规划疫苗价格相对较高,尽管非免疫规划疫苗的服务费有所降低,但根据《浙江省疫苗接种方案2021年版》[23],每个儿童从出生到6岁按方案全流程接种的费用共计需要9674-10994元。非免疫规划疫苗的价格对于一般家庭来说负担较大,经济基础好的家庭才有能力按推荐方案接种。低收入和多孩家庭都会对非免疫规划疫苗的价格比较敏感,从而加剧了疫苗犹豫[12]。将非免疫规划疫苗纳入免疫规划的政策能够有效提高低收入家庭接种意愿。苏州市2018年4月扩大免疫规划疫苗实施之后,2018-2020年适龄儿童水痘疫苗基础免疫(第一针)接种率和加强免疫(第二针)接种率都达到了90%以上,高于估值为61.1%的全国平均合并接种率[24, 25]。除水痘疫苗外,还有其它几种非免疫规划疫苗可以在全国不同省市免费接种(表1)。
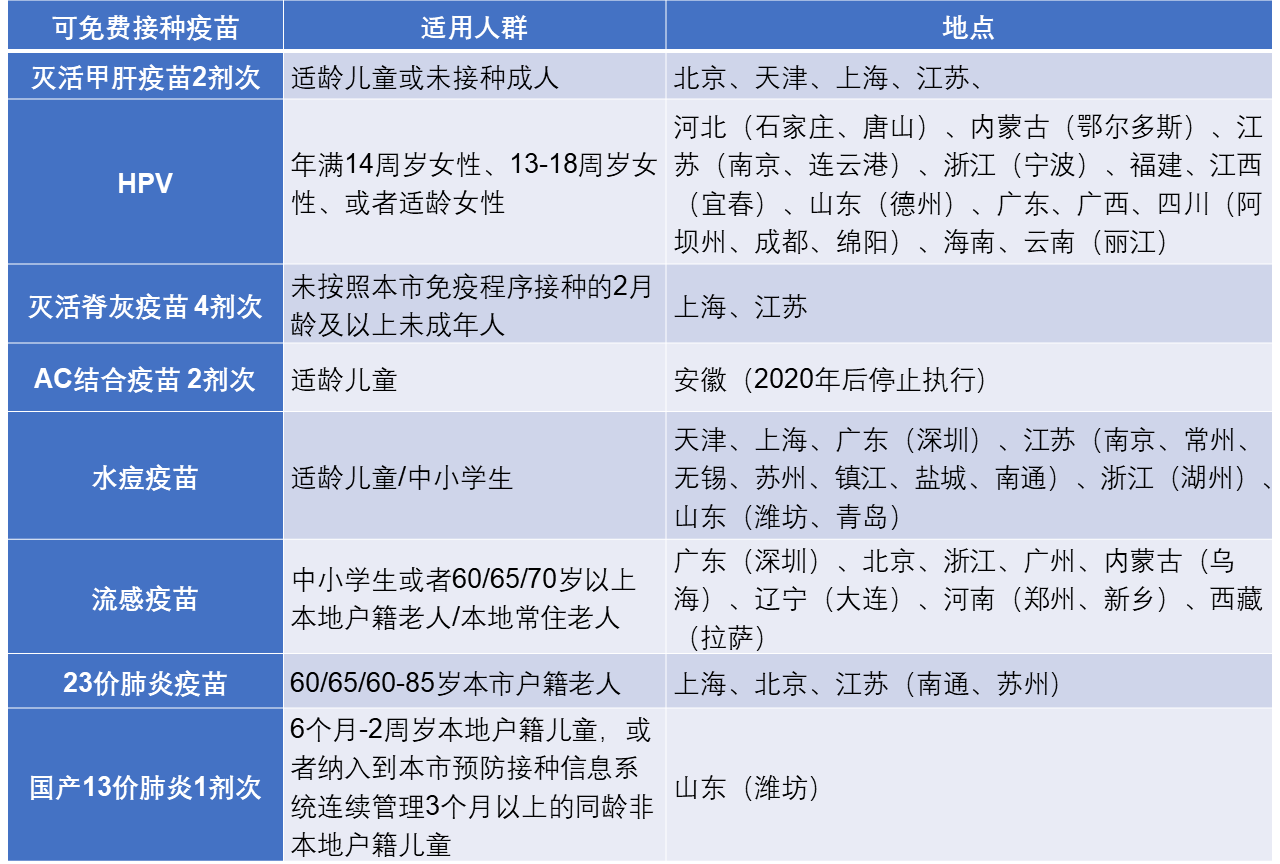
(注:信息截至2023年5月)
媒体在疫苗接种中扮演着重要角色,负面信息的传播可能会增加疫苗犹豫。20世纪初,英国医生安德鲁·韦克菲尔德利用伪造数据在《柳叶刀》发表了关于流行性腮腺炎、麻疹和风疹疫苗与炎症性肠病和自闭症关联的文章[26],虽然该文章已被撤回,但这一谬论被广泛传播并引起了大规模的反疫苗运动。事实上,许多研究证明,媒体争议对疫苗接种率产生了负面影响[18]。互联网的出现使恐慌言论以及虚假信息迅速传播。有调查显示,16%的网民在线搜索疫苗信息,70%的网民利用网络信息指导疫苗接种[27]。因此,网络上关于疫苗的信息既能够引导公众态度,也能指导公众行为。公共卫生机构对于媒体的正确利用,能够更加有效地科普疫苗信息,减轻疫苗犹豫。在新冠疫情爆发阶段,许多医疗类媒体平台崛起,通过官媒和权威平台,解答公众问题,讲解疫苗信息,辟谣澄清疫苗安全性问题,对提高疫苗接种率起到了积极作用[28]。
疫苗相关重大负面事件的发生会降低公众对预防接种的信任程度,从而增加疫苗犹豫。在疫苗相关负面事件发生后,公众会主动了解和关注疫苗知识,但仅有部分人群能够客观认识疫苗的有效性和安全性问题[29]。事实上,近二十年来,疫苗领域事故频发,如2004年江苏宿迁假疫苗案、2005年安徽泗县疫苗违规接种、2008年江苏延申、河北福尔狂犬疫苗造假、2009年大连金港安迪生物制品有限公司疫苗违法添加事件、2009年广西来宾假狂犬疫苗事件、2010年山西疫苗事件、2013年乙肝疫苗事件、2016年山东疫苗事件以及2018年长春长生疫苗事件等各类疫苗负面事件的发生使社会公众对国产疫苗的信任大大降低。研究表明,2016年山东疫苗事件发生后,仅有45.26%的儿童家长信任非免疫规划疫苗,其原因是获得该事件的信息渠道大多为网络媒体,负面内容多[30]。2018年长春长生疫苗事件发生后,在南京1048份关于公众预防接种意愿的网络调查问卷中,30.7%的受访儿童家长对狂犬病疫苗持犹豫态度[31]。而这些危机事件发生之后,公共卫生部门的快速反应和应急处理能减轻疫苗恐慌。例如,公共卫生部门如若能够有针对性地回应公众质疑,剖析疫苗生产或者运输中存在的问题,并且进一步健全监管机制,就能更快地恢复公众对于疫苗的信心[32]。
我国已经对疫苗研制、生产、流通及接种的监管形成了体系化管理,但是让广大人民群众安心的疫苗质量监管不是一蹴而就的,在现有体系下对疫苗监督管理的完善仍在路上。根据《中华人民共和国疫苗管理法》,疫苗生产企业应当建立信息公开制度,按照规定在其网站上及时公开疫苗产品包括使用说明在内的各项信息、药品相关质量管理规范执行情况、批签发情况、召回情况、接受检查和处罚情况以及投保疫苗责任强制保险情况等信息;然而,我国在国家药品监督管理局登记的56家企业中,有13家企业没有官方网站,2家企业网站无法访问,没有任何法定公开内容的企业有9家,虽然有法定公开内容但是不全面的企业有17家,只有15家企业建立了完善的信息公开制度[33, 34]。这也凸显了我国药品监管部门监管能力相对缺乏。其次,我国疫苗监管主要由卫生健康主管部门和药品监督管理部门负责。不同部门承担监管责任不同,药品监督管理部门主要在疫苗的研制、生产、流通阶段进行监管,而卫生健康主管部门则是负责疫苗预防接种服务的监管。然而,在“疫苗流通”和“疫苗接种”之间存在定义模糊、难以区分的部分。通常认为,疫苗流通环节是指从生产企业到疾病预防控制机构再到接种单位,直到疫苗接种的过程。但在实际操作中,疫苗一旦进入疾病预防控制机构,药品监督管理部门就停止实施监管,此时应由卫生健康主管部门承担监督管理职能[35]。然而,《中华人民共和国疫苗管理法》并未明确“疫苗流通”属于哪个阶段,造成了疫苗监督管理流通阶段的真空地带。此外,2021年3月15日,全国疫苗电子追溯协同平台上线,实现了疫苗全程可追溯。经过多次重大疫苗安全事件后,公众需要一个渠道查询疫苗信息、保障自身权益,但在国家药品监督管理局APP进行查询后,部分疫苗信息仍不完整[34]。
3. 多维度提升非免疫规划疫苗接种意愿策略建议
3.1 丰富家长及准父母获取预防接种知识途径,加大非免疫规划疫苗宣传力度
为提高群众对非免疫规划疫苗的接种意愿,加强针对儿童家长的健康教育至关重要。许多家长对非免疫规划疫苗的重要性了解不足或存在误解。因此,在健康教育中,需要重点强调非免疫规划疫苗的价值,并详细介绍相关疾病和接种程序,如推荐接种的时间点和次数,以确保儿童免受疫苗延迟或漏接的影响[36]。同时,应加强媒体传播,规范公开信息,客观、公正、及时通报疫苗负面事件,打击网络谣言。政府和相关机构应加强疫苗信息的宣传,利用如电视、网络、微信、短视频等多种媒介向公众普及非免疫规划疫苗的安全性、重要性及相关知识,同时对信息真实性严格把关,加大对疫苗相关谣言的打击力度,传递客观真实的疫苗信息,防止谣言引起疫苗犹豫,影响公众的疫苗接种意愿。只有通过多种途径对家长进行持续不断的健康宣教,才能强化非免疫规划疫苗认知和接种意愿。社区作为推广疫苗知识和宣传的重要场所,应该加强对非免疫规划疫苗的宣教。社区和社会公益组织可以通过宣传标语、海报、健康大讲堂等多样的健康宣教帮助家长提高自身疫苗素养。幼儿园是儿童活动的重要场所,也是传染病高发区,应加强疫苗知识宣传。教师可以通过微信群等方式发布最新的非免疫规划疫苗知识,学校可通过对入学儿童查验预防接种证明等方式,鼓励家长为儿童接种非免疫规划疫苗。此外,还可以与其他医疗机构合作,向准妈妈准爸爸宣讲疫苗知识。例如开设新型宣传教育方式“预防接种妈妈班”,通过线上或线下的方式将儿童家长聚集到一起,促进家长了解预防接种知识,提升疫苗知晓率和参与接种的积极性和主动性,增强家长对疫苗接种医生的理解,减少医患纠纷,提高疫苗接种率和接种及时性。除了现有的准爸妈课堂和孕妇课堂,医院还可以借常规孕检等机会向准父母传递疫苗及疾病相关知识。通过分发宣传资料、宣传视频、建立线上交流平台,提供权威信息,将儿童非免疫规划疫苗的知识的宣传和教育纳入孕检期间的常规工作。
3.2 提高基层医务人员接种知识和接种技术以及激励机制
医务工作者作为疫苗接种的重要推手,应该加强自身对疾病和疫苗的认知,积极引导非免疫规划疫苗的接种,帮助家长做出正确的决定。地方疾控中心应安排专业人员定期对社区医务工作者开展培训,加强对非免疫规划疫苗的学习和了解,能够及时向患者告知疫苗的种类、作用、接种时间等相关信息,提高接种服务质量,增强患者对非免疫规划疫苗的信心和接种意愿。其次,建立有效的激励机制。这些机制包括提供合理补贴、培训和资格认证、颁发荣誉证书,以激发接种人员的积极性和热情,提高服务质量。此外,需要建立规范的免责和赔偿机制,医务人员在符合正常接种程序的情况下可申请由保险机构负责赔偿。这将有助于增强接种人员对非免疫规划疫苗的知识信息传播和推荐,激发接种工作的积极性,从而帮助家长提升对非免疫规划疫苗的认知和接受程度,促进更多儿童接种非免疫规划疫苗。
3.3 多方法降低公众对疫苗安全的担忧
积极完善疫苗安全监督管理各项制度,保障疫苗安全。2019年末《中华人民共和国疫苗管理法》开始实施,将分散在多部法条中对疫苗管理全过程的相关制度进行整合,保障了疫苗实施全过程、全环节、全方位的严格监管[37]。但是,我们仍需不断完善相关法律法规,在出台的《中华人民共和国疫苗管理法》相关内容中明确“流通”环节的监管责任主体,加强对疫苗流通环节的监管。其次,建立健全疫苗安全信息统一披露机制,充分发挥药品监督管理局主体能力。这意味着确保疫苗安全信息的及时公开和透明,以提高公众对疫苗安全的信任。此外,按照“一物一码、物码同追”的原则建立覆盖疫苗生产、流通和预防接种全过程的信息化追溯体系,实现全部疫苗全过程可追溯。总之,我们需要不断完善疫苗安全监督管理中的各个问题,保障疫苗安全,响应习近平总书记对药品“四个最严”的号召。
3.4 多渠道降低自费疫苗价格
完善招标采购策略,提供财政补助。建立集中招标、统一议价、带量采购等机制也可以降低非免疫规划疫苗的采购成本。这些机制已在医院医药改革中得到广泛应用,可以通过规模效应和价格协商等方式争取到更低的采购价格,从而降低疫苗的价格。这将有助于减轻家庭负担,提高家庭接种非免疫规划疫苗的积极性。其次,一些地方财政收入较高地区可以考虑提供适当的财政补助,对符合条件的家庭提供一定数额的补贴或津贴。例如为社会弱势群体家庭、多孩家庭提供疫苗补贴 ,降低价格因素所导致的疫苗犹豫。尤其是对于品类单一、价格昂贵的非免疫规划疫苗,确保不同社会经济地位的家庭有足够的选择空间和选择权利,在疫苗补贴的前提下,有选择地接种能够负担的非免疫规划疫苗。这样可以促进更多家庭为儿童接种非免疫规划疫苗,提高儿童的免疫力,减少疾病传播和发生。
3.5 提高疫苗供应以及服务可及性
推动非免疫规划疫苗便利化接种。自《中华人民共和国疫苗管理法》颁布实施,原有的相关接种单位的设置要求已不能适应当前防治工作要求和群众的需求,需进一步明确相关非免疫规划预防接种单位的设置要求。各地疾控可根据《中华人民共和国疫苗管理法》和《中华人民共和国传染病防治法》等法律法规要求,根据群众对非免疫规划疫苗接种的需要,结合接种门诊布局,为推动并规范非免疫规划接种单位建设提供政策引导。同时,切实加强接种单位监督管理,重点检查接种单位建设标准、人员配备与资质、冷链配置、疫苗管理、服务规范、信息管理等。此外推广和不断完善智慧化接种门诊,开展网上预约、线上支付、现场登记、接种、自主留观等全流程智能化管理,使预防接种服务更加便捷高效,提升单个接种点的接种承载能力。此外,对于农村偏远地区而言,提供就近就便接种服务,可以通过设点接种、巡回接种、或应用移动预防接种车助力偏远农村适龄儿童非免疫规划疫苗的接种[38]。针对偏远山区儿童的接种问题,有能力的地方卫生院还可以提供“疫苗快递”服务,卫生院选派医务人员携带电脑、小冰箱、疫苗等相关设施设备,派救护车为偏远山区儿童提供上门接种(设点接种),改善偏远山区儿童接种不便的难题。
加强流动及留守儿童等弱势群体的管理。首先,社区医务工作者应对流动及留守儿童家长投入更多精力,在不能线下面对面沟通的情况下,通过线上的方式积极推荐非免疫规划疫苗接种,为家长提供准确的疫苗信息,解答疑问。此外,部门间的合作也是非常重要的。社区、学校和社区卫生服务机构应加强合作,建立信息共享和沟通交流机制,确保疫苗接种的信息能够顺畅地传递和落实。通过加强各方之间的协作,更好地将流动儿童纳入到管理体系中,提高其疫苗接种的覆盖率。
探索完善民营预防接种门诊建设。为了完善民营预防接种门诊建设,有几个关键问题需要解决。首先,随着新冠疫情的爆发和全球疫苗研发的加速,人们对疫苗的需求和关注度不断上升,导致疫苗供需矛盾加剧。在这种情况下,社区公立接种点往往能力饱和,需要新增接种单位提供疫苗接种服务,以满足民众的需求。根据《中华人民共和国疫苗管理法》,医疗机构可以申请备案成为非免疫规划疫苗接种点,为民营接种点的建设提供了机会。然而,目前民营预防接种门诊数量仍然较少,主要是由于严格的审核机制和政策落地需要时间的原因。目前只有江苏、浙江等省份制定了非免疫规划疫苗接种点的实施细则。同时,民营预防接种门诊还面临着服务和管理能力以及收益问题。许多诊所面临着提升疫苗接种服务能力的挑战。为解决这一问题,一些互联网企业正在努力建立全面服务平台,并与疫苗生产企业合作,打通从供应链到接种点的疫苗路径,同时提供支持和服务来帮助诊所提升疫苗接种服务的质量。互联网企业在建立内容、咨询和服务平台方面具备优势,可以为民营预防接种门诊的建设提供支持。然而,需要注意,在利用互联网平台整合疫苗市场时,各地疾控部门需要做好政策的把关,确保民营预防接种门诊具备合格的接种资质。互联网平台应在自身审核的基础上,与疾控部门合作,保障民营预防接种门诊的合规性。因此,加强政策制定和落实,同时借助互联网企业的支持,可以促进非公立疫苗接种点的建设,提供高质量的疫苗接种服务。
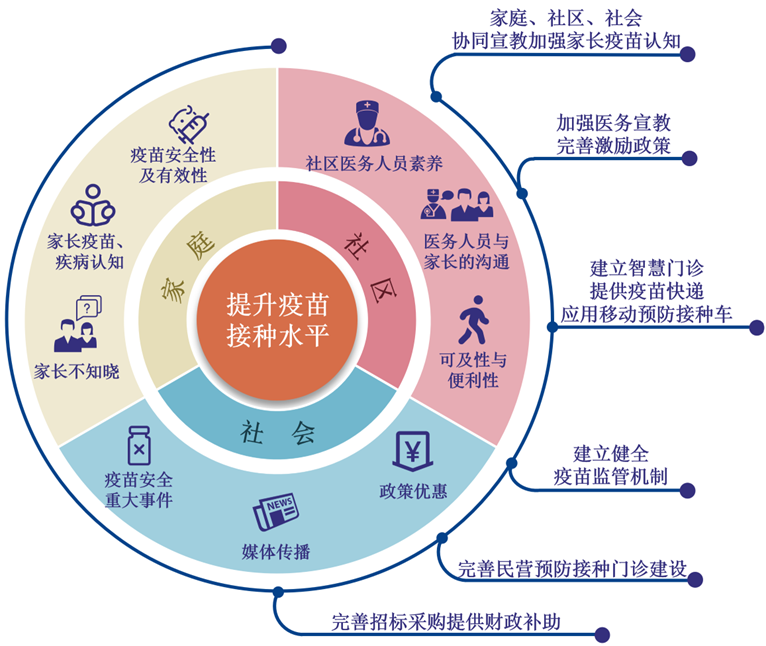
图2. 影响非免疫规划疫苗犹豫的家庭、社区、社会因素及应对措施





